胃肠道疾病影像诊断
刘欣杰
(一)胃癌(gastric carcinoma)
1、临床与病理
好发40-60岁,胃窦50—60%,小弯、贲门次之。
早期胃癌
定义:癌变仅限于粘膜及粘膜下层,而不论其大小或有无转移。
多见于窦部与胃体部,小弯侧最多。
病理分型:分III型(按日本内镜协会的分型标准)
隆起型-Ⅰ型 隆起高度>5mm
浅表型-Ⅱ型 浅表隆起型(Ⅱa),隆起高度≤5mm;浅表平坦型(Ⅱb);浅表凹陷型(Ⅱc),凹陷深度≤5mm
凹陷型 凹陷深度>5mm,且不超过粘膜下层
混合型
进展期胃癌(advanced gastric cancer)定义:指瘤组织已越过粘膜下层侵及肌层以下的胃癌,常有近处或远处癌细胞浸润转移
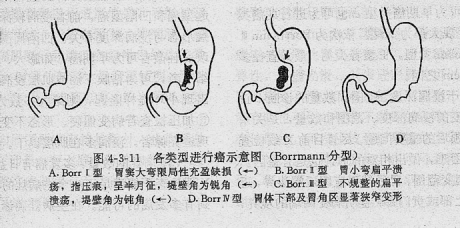
病理分型(Borrmann):分I-IV型。
I型(巨块型、蕈伞型):腔内突起,蕈伞、息肉或结节,基底较宽,胃壁浸润不明显,表面呈菜花状,生长慢,转移晚
II型(溃疡型):壁内生长,中心火山口样大溃疡,底部不平, 边缘隆起,质硬,呈环堤或结节状,与正常组织分界清,邻近浸润少
III型(浸润型胃癌):较大溃疡,形状不整,环堤较低或欠完整,与邻近胃壁境界不清, 呈浸润性生长
IV型(浸润型):在壁内呈弥漫性浸润性生长,使胃壁弥漫性增厚、僵硬。两个亚型:①限于胃窦及幽门管→幽门管变窄。②累及胃大部或全部→胃壁弥漫性增厚,管壁僵硬,胃腔缩窄→“皮革胃”.
2、影像学表现
(1)蕈伞型:局限充盈缺损,形状不规则,表面欠光滑,与邻近胃壁分界清
(2)溃疡型:主要显示病区内大龛影,病区内也存在不规则充盈缺损影。恶性龛影特点:主要位于胃轮廓线内,大而不规则,边缘可见“指压迹征”、“尖角征”,龛影周围环绕有透明带,即“环堤”。半月综合征(龛影+环堤)
(3)浸润型胃癌:类似II 型,环堤外缘多不清楚(浸润)
(4)浸润型:胃壁僵硬,边缘不整,局限或弥漫型胃腔狭窄、变形。弥漫型呈 “皮革胃”,与正常胃壁无明确分界。
特殊部位胃癌:
贲门癌
① 源于贲门口中心周围2~2.5cm以内的癌。
② 贲门区不规则充盈缺损,粘膜粗糙或中断。
③ 贲门口钡剂分流、转向、喷射征象。
④ 常累及食管下端、胃底、胃体上部。
胃窦癌:
① 狭窄段多呈漏斗状,严重者呈长条形或线形。
② 边缘不规则,局部僵硬及蠕动消失。
③ 与正常交界清晰,“肩胛征”、“袖口征”。
CT表现:对肿瘤分期、治疗计划的制定、评价疗效、复查随访。
I期:肿瘤位于腔内,无胃壁增厚,无邻近或远处转移。
II期:胃壁增厚>1.0cm,但癌未超出胃壁。
III期:胃壁增厚,直接侵犯邻近结构,无远处转移。
IV期:有远处转移。
3、诊断与鉴别诊断
I 型:其他良恶性,平滑肌瘤、腺瘤性息肉
II、III 型:良性胃溃疡
IV型:肥厚性胃窦炎、淋巴瘤
(二) 胃恶性淋巴瘤(malignant lymphoma of stomach)
1、临床与病理
�������� 约占胃恶性肿瘤的3%-5%,仅次于胃癌
�������� 局限于胃和区域性淋巴结者为胃原发性淋巴瘤( > 50%),而全身淋巴瘤伴有胃受侵者为胃继发性淋巴瘤
�������� 发病年龄略小于胃癌,多在40-50岁之间
�������� 临床症状:上腹痛、食欲不振、消瘦、恶心呕吐等
�������� 起源于胃粘膜下淋巴组织。
2、影像学表现
X线表现:
局限:黏膜皱襞不规则、粗大,胃壁柔韧度降低,胃腔狭窄
广泛:巨大黏膜皱襞的改变,排列紊乱,胃腔缩窄或变形
CT表现:
�������� 胃壁增厚为特征,广泛性或节段性
�������� 不常侵犯邻近器官或使胃周脂肪层消失
�������� 增厚的胃壁密度均匀,增强均匀强化
�������� 继发性胃淋巴瘤还可显示胃周及腹膜后淋巴结肿大,肝脾肿大
(三)胃间质瘤
�������� 胃肠道间质瘤是消化道最常见的原发性间叶源性肿瘤,曾被认为是平滑肌和神经源性肿瘤。
�������� 起源于胃肠道未定向分化的间质细胞,组织学上富含梭形细胞和上皮样细胞的一类独立的肿瘤。
�������� 可发生在从食管至直肠的消化道的任何部位,其中60%-70%发生在胃。
1、临床与病理:
�������� 单发或多发,膨胀性向腔内或腔外生长,质地坚韧、境界清楚,表面可分叶状
�������� 具有恶性潜能
�������� 临床表现缺乏特异性
�������� 大体病理:黏膜下型、肌壁间型,浆膜下型。
�������� CD117(+)
�������� 血行转移为主
2、影像学表现
X线表现:
腔内生长:规则球形充盈缺损,胃壁柔软
腔外生长:周围肠管受压
CT表现:
�������� 软组织密度,增强扫描中等-明显强化
�������� 圆形或类圆形,少数不规则或分叶状
�������� 向腔内、腔外或同时向腔内、腔外突出生长
�������� 良性者密度均匀,与周围结构界限清楚
�������� 恶性者形态欠规则,密度不均匀,可坏死、囊变,与周围分界欠清
(四)十二指肠溃疡
1、临床与病理
病理:
球部占>90%;好发于后、前壁;青壮年多
溃疡呈圆形或椭圆形,直径4~12mm,常多发
周围炎性浸润、水肿、纤维组织增生,球部常变形
特殊类型: 对吻溃疡��������前、后壁同时发生相对应的溃疡
复合溃疡��������与胃溃疡同时存在
临床:周期性、节律性上腹痛,饥饿痛,进食后缓解
2、影像学表现
X线表现
![]() 正面观(轴位像):呈类圆形或米粒样钡斑
正面观(轴位像):呈类圆形或米粒样钡斑
直接征象��������龛影
切线位:多呈锥形突出
![]() ①球部恒定变形, 山字/三叶形,诊断价值较大
①球部恒定变形, 山字/三叶形,诊断价值较大
②粘膜皱襞纠集,伴随炎症
间接征象 ③假憩室形成
④功能改变:激惹征
晚期:球部痉挛及瘢痕形成→狭窄→幽门梗阻
3、诊断与鉴别诊断
愈合性溃疡:无龛影,球部可有恒定变形,临床症状消失。
十二指肠球炎:有激惹及粘膜皱襞增粗,无龛影,无恒定变形。
(五)十二指肠憩室(duodenal diverticulum)
1、临床与病理
定义:粘膜及粘膜下层通过肠壁肌层薄弱处向肠腔外突出而形成的囊袋样结构。
病因:肠壁先天发育薄弱及十二指肠蠕动压力升高有关。可单发或多发,大小多为2-3cm。
病理上为肠壁多层向腔外囊袋状突出;除非发生出血或憩室炎,一般多无症状。十二指肠乳头区憩室可引起梗阻性黄疸。
(六)肠结核(tuberculosis of intestine)
1、临床与病理
•�������� 好发部位:回肠末端及回盲部,多激发于肺结核。
•�������� 感染途径:肠源性(主要)及血源性。
•�������� 病理分型:溃疡型—多发生于回肠末端,粘膜及粘膜下淋巴滤泡内,干酪样坏死,继发溃疡。
增殖型—多发生于回盲部,粘膜下结核性肉芽组织及纤维组织增生,肠壁增厚、肠腔狭窄。
•�������� 临床症状:右下腹痛,腹泻或腹泻与便秘交替,发热。血沉加快。
•�������� 影像学表现
X线表现
�������� 溃疡型:粘膜紊乱,炎症段肠管“跳跃征”,点状或小刺状突出于腔外的龛影。后期肠管狭窄变形。
�������� 增殖型:肠管不规则狭窄为主,肠腔缩短、变形、僵直。粘膜增粗紊乱及小息肉样充盈缺损。少有龛影及激惹征。
CT表现
�������� 病变以回盲部为中心。
�������� 肠壁轻度增厚,范围较长,偶见肿块形成。
�������� 肠系膜淋巴结增大、钙化,环状强化。
(七)小肠克罗恩病(Crohn disease)
1、临床与病理
好发部位:末端回肠和结肠
病理:非干酪性肉芽肿性全层肠壁炎、纵行溃疡、肠壁铺路石改变,窦道与瘘管形成。
2、影像学表现
X线表现:早期粘膜增粗、变平;肠壁边缘尖刺状溃疡。病变进展出现特征性表现:肠管狭窄,病变段与正常段相间;肠系膜缘多见纵行线样溃疡(与肠纵轴一致);卵石征;假憩室。晚期瘘管形成。
CT表现:显示窦道及瘘管具有优势,可评估急慢性期。急性期肠壁增厚呈“靶环征”;慢性期肠壁均匀增厚、肠腔狭窄。肠系膜改变,包括脂肪增生、淋巴结增大、梳齿征。
(八)小肠淋巴瘤
1、临床与病理
起源于肠壁粘膜下淋巴组织,以霍奇金淋巴瘤多见。
临床症状:腹部脐周疼痛、持续性不规则发热、腹泻与便秘交替等。
2、影像表现
CT表现具有一定的特征性,长节段性肠壁明显增厚,部分伴肿块形成,增强扫描轻度均匀强化,肠腔常呈动脉瘤样扩张,很少引起梗阻。
(九)结肠直肠癌(colorectal carcinoma)
1、临床与病理
大体病理表现分三型:
增生型:肿瘤向腔内生长,呈菜花状,瘤基底宽
浸润型:肿瘤主要沿肠壁浸润,致肠壁不规则环形增厚
溃疡型:表现为深而不规则溃疡
临床症状:腹部肿块、便血与腹泻或有顽固性便秘,亦可有脓血便与黏液样便。
2、影像学表现
X线表现
�������� 增生型:腔内不规则充盈缺损,轮廓不规则,病变多发生于肠壁一侧,伴粘膜破坏,若较大,钡剂通过受阻。
�������� 浸润型:病变区肠管狭窄,可偏于一侧或呈向心性狭窄,肠壁僵硬、粘膜破坏消失,病变区界限清晰,常引起梗阻。
�������� 溃疡型:肠腔内较大且不规整龛影,龛影周围常有不同程度充盈缺损和管腔狭窄,粘膜破坏中断,肠壁僵硬,结肠袋消失。
CT表现:
�������� 肠壁不均匀增厚或管腔内软组织密度肿块。
�������� 管腔狭窄。
�������� 增强扫描见强化。
�������� 评估病变与周围的关系,有无淋巴结肿大。
•�������� 直肠癌MRI是目前直肠癌术前分期的主要检查手段。
•�������� T分期:T1期 — 病灶局限于粘膜下层。
T2期 — 病灶侵犯固有肌层。
T3期 — 病灶突破固有肌层侵入直肠周围脂肪组织。
T4期 — 病灶侵犯周围邻近器官。
(十)肠系膜上动脉压迫综合征
1、临床与病因
病因:十二指肠水平段正常通过肠系膜上动脉与腹主动脉夹角间,当肠系膜上动脉与腹主动脉夹角过小(<20°)或间距过短(<8mm),使其受压,造成肠内容物蠕动推送不畅,引发症状。
临床:常见于瘦长体型,女性多于男性,病程较长,症状程度不一,可有进食后腹痛、腹胀、恶心、呕吐等,部分患者取俯卧位或左侧卧位可缓解。
2、影像学表现
钡餐表现:
典型征象:十二指肠水平段受压呈“笔杆征”,局部粘膜扁平。
间接征象:十二指肠逆蠕动、近端肠腔轻度扩张。
CT表现:可直接观察腹主动脉、肠系膜上动脉及十二指肠水平段三者的关系,进行肠系膜上动脉与腹主动脉夹角或距离的测量,从而进行准确评估。